Ob Schürfwunde am Knie, Dekubitus beim pflegebedürftigen Angehörigen oder offenes Bein — die feuchte Wundheilung ist heute der medizinische Standard für nahezu alle Wundtypen. Das Prinzip ist einfach: Wunden, die in einem kontrollierten feuchten Milieu gehalten werden, heilen schneller, schmerzärmer und mit weniger Narbenbildung als Wunden, die an der Luft austrocknen.
Dieser Ratgeber erklärt das wissenschaftliche Prinzip dahinter, stellt die verschiedenen Wundauflagen vor und zeigt Ihnen, welche Methode für welche Wunde die richtige ist — von der kleinen Alltagsverletzung bis zur chronischen Wunde in der häuslichen Pflege.
Was ist feuchte Wundheilung?
Feuchte Wundheilung bedeutet, dass eine Wunde durch eine spezielle Wundauflage in einem kontrollierten feuchten Milieu gehalten wird. Die Wunde trocknet nicht aus, es bildet sich kein Schorf — stattdessen bleibt die Wundoberfläche feucht, sodass die körpereigenen Heilungsprozesse optimal ablaufen können.
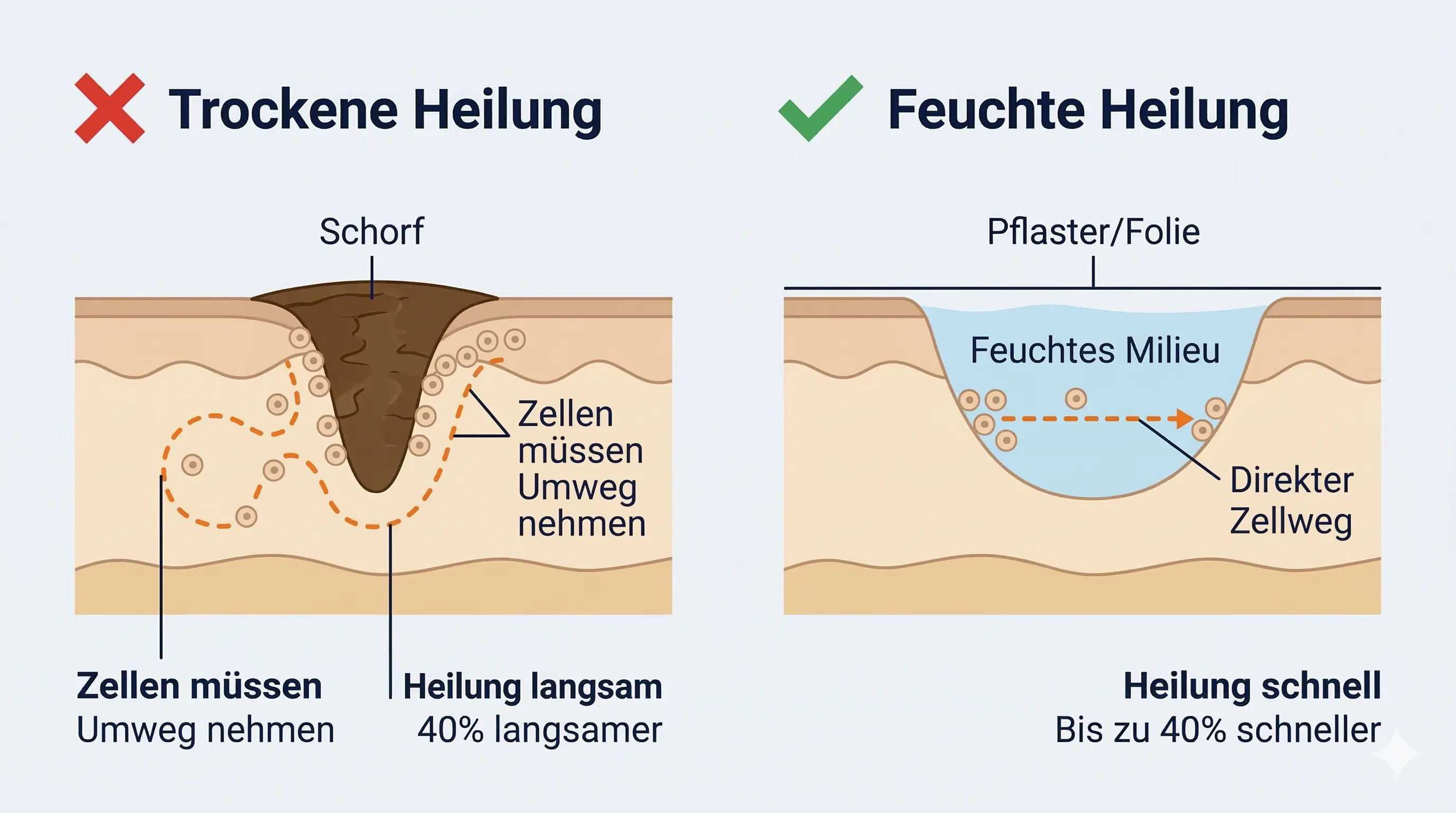
Das Gegenteil — die trockene Wundheilung — kennt jeder: Die Wunde wird der Luft ausgesetzt, trocknet aus und bildet eine Kruste (Schorf). Was intuitiv nach „Heilung" aussieht, ist in Wahrheit ein Hindernis: Neue Hautzellen müssen sich erst unter dem Schorf hindurcharbeiten, die Heilung dauert länger und die Narbe wird größer.
Die Wissenschaft: Warum feucht besser heilt
Die Winter-Studie (1962) — der Durchbruch
Der britische Biologe Dr. George D. Winter veröffentlichte 1962 im Fachjournal Nature die Studie, die alles veränderte. Er verglich die Heilung von oberflächlichen Wunden unter zwei Bedingungen: offen an der Luft und abgedeckt mit einer feuchtigkeitserhaltenden Folie.
Das Ergebnis war eindeutig:
- Feucht gehaltene Wunden heilten bis zu 50 % schneller
- Die Epithelisierung — die Bildung neuer Hautzellen — lief im feuchten Milieu deutlich effizienter ab
- Schorf verlangsamte die Heilung messbar
Seitdem haben Hunderte klinische Studien diese Ergebnisse am Menschen bestätigt. Die feuchte Wundbehandlung ist heute internationaler Standard und wird von allen relevanten Fachgesellschaften empfohlen — darunter die AWMF, die Deutsche Gesellschaft für Wundheilung (DGfW) und die Initiative Chronische Wunden (ICW).
Die biologischen Mechanismen
Warum heilen Wunden feucht schneller? Dahinter stehen vier zentrale Mechanismen:
- Schnellere Zellmigration: Neue Hautzellen (Keratinozyten) wandern im feuchten Milieu direkt über die Wundoberfläche. Auf einer trockenen, verkrusteten Oberfläche müssen sie sich erst unter dem Schorf hindurcharbeiten — ein Umweg, der die Heilung um Tage verzögert.
- Wachstumsfaktoren bleiben aktiv: Im Wundsekret sind Wachstumsfaktoren, Zytokine und Enzyme gelöst, die die Zellvermehrung und Gefäßneubildung steuern. An der Luft trocknen diese Substanzen aus und verlieren ihre Wirkung.
- Autolytisches Débridement: Im feuchten Milieu können körpereigene Enzyme (Proteasen) abgestorbenes Gewebe abbauen und abtragen. Dieser natürliche Reinigungsprozess findet bei trockener Heilung kaum statt.
- Weniger Entzündung: Ein feuchtes Milieu reduziert die Entzündungsreaktion in der Wundumgebung. Das bedeutet weniger Schwellung, weniger Schmerz und eine schnellere Überleitung in die Aufbauphase der Heilung.
Feuchte vs. trockene Heilung im Vergleich
| Aspekt | Feuchte Wundheilung | Trockene Wundheilung (Luft) |
|---|---|---|
| Heilungsgeschwindigkeit | Bis zu 50 % schneller | Deutlich langsamer |
| Schorfbildung | Kein Schorf | Harte Kruste |
| Narbenbildung | Weniger, unauffälliger | Häufiger, breiter |
| Schmerzen | Gering — Nervenenden gepolstert | Stärker — Schorf spannt, reißt |
| Verbandwechsel | Schmerzfrei — kein Verkleben | Schmerzhaft — Schorf reißt mit ab |
| Infektionsrisiko | Niedriger — Wunde geschützt | Höher — offene Eintrittspforte |
| Wundreinigung | Autolytisch (körpereigen) | Keine natürliche Reinigung |
| Evidenz | Internationaler Standard seit 60+ Jahren | Veraltet, nicht empfohlen |
Die 5 wichtigsten feuchten Wundauflagen
Feuchte Wundheilung ist nicht gleich feuchte Wundheilung — es gibt verschiedene Wundauflagen, die jeweils für bestimmte Wundtypen optimiert sind. Hier die wichtigsten im Überblick:
1. Hydrokolloid-Pflaster
Hydrokolloid-Pflaster enthalten eine Gelschicht, die Wundsekret aufnimmt und in ein weiches Gel umwandelt. Sie sind selbstklebend, wasser- und schmutzabweisend und halten die Wunde optimal feucht.
- Ideal für: Schürfwunden, Blasen, leichte Verbrennungen, oberflächliche Wunden
- Tragedauer: 3–7 Tage
- Wechsel: Wenn die Gelblase den Rand erreicht oder sich das Pflaster löst
- Vorteil: Schmerzfreier Wechsel, auch unter der Dusche tragbar
2. Schaumverbände (Foam)
Schaumverbände bestehen aus weichem Polyurethan-Schaum mit hoher Saugkraft. Sie nehmen viel Wundflüssigkeit auf und geben Feuchtigkeit an die Wunde kontrolliert wieder ab.
- Ideal für: Stark nässende Wunden, tiefe Wunden, Dekubitus, Ulcus cruris
- Tragedauer: 1–7 Tage (je nach Exsudatmenge)
- Wechsel: Wenn der Schaumverband gesättigt ist (fühlt sich schwer an)
- Vorteil: Polsternd, saugstark, auch für empfindliche Haut
3. Alginate
Alginate werden aus Braunalgen gewonnen und sind extrem saugfähig. Bei Kontakt mit Wundflüssigkeit verwandeln sie sich in ein weiches Gel, das die Wunde feucht hält und gleichzeitig die Blutung stillt.
- Ideal für: Tiefe, stark nässende Wunden, Wundhöhlen, blutende Wunden
- Tragedauer: 1–3 Tage
- Wechsel: Wenn das Alginat vollständig durchgelt ist
- Vorteil: Blutstillend, extrem saugfähig, formt sich in Wundhöhlen
4. Hydrogele
Hydrogele bestehen zu 60–90 % aus Wasser und spenden Feuchtigkeit an trockene Wunden. Sie sind das Gegenstück zu saugenden Wundauflagen und werden bei Wunden eingesetzt, die zu wenig Sekret produzieren.
- Ideal für: Trockene, verkrustete Wunden, Nekrosen (zur Aufweichung), Verbrennungen
- Tragedauer: 1–3 Tage
- Wechsel: Wenn das Gel ausgetrocknet ist
- Vorteil: Kühlend, schmerzlindernd, löst Beläge
5. Folienverbände (Transparentfolie)
Transparente, dünne Polyurethan-Folien, die die Wunde vor Schmutz und Keimen schützen, aber Feuchtigkeit und Sauerstoff durchlassen. Sie haben keine Saugkraft.
- Ideal für: Oberflächliche Wunden, Fixierung anderer Wundauflagen, Schutz von Katheter-Einstichstellen
- Tragedauer: Bis zu 7 Tage
- Wechsel: Wenn sich die Folie löst oder Sekret darunter sammelt
- Vorteil: Transparent (Wunde sichtbar), wasserdicht, dünn
Trockene Wunde → feuchtigkeitsspendende Auflage (Hydrogel).
Normal heilende Alltagswunde → Hydrokolloid-Pflaster.
Welche Wundauflage für welche Wunde?
Die Wahl der richtigen Wundauflage hängt vor allem von zwei Faktoren ab: wie viel Wundflüssigkeit die Wunde produziert und wie tief sie ist.
| Wundsituation | Exsudat | Empfohlene Wundauflage |
|---|---|---|
| Schürfwunde, Blase, leichte Verbrennung | Wenig bis mäßig | Hydrokolloid-Pflaster |
| Chronische Wunde (Dekubitus, Ulcus) | Mäßig bis stark | Schaumverband |
| Tiefe Wundhöhle, stark nässend | Sehr stark | Alginat + Sekundärverband |
| Trockene, verkrustete Wunde | Kein / minimal | Hydrogel + Folienverband |
| Nekrose (schwarzer Belag) | Kein | Hydrogel (zum Aufweichen) |
| Oberflächliche, saubere Wunde | Minimal | Folienverband |
| OP-Wunde (genähte Naht) | Wenig | Sterile Kompresse (trockener Verband ausreichend) |
Nicht sicher, welche Wundauflage die richtige ist? Unser Wund-Check hilft Ihnen bei der Einschätzung. Eine vollständige Übersicht aller Materialien finden Sie in unserem Ratgeber Verbandsmaterial-Übersicht.
Feuchte Wundheilung bei chronischen Wunden
Gerade bei chronischen Wunden — also Wunden, die trotz sachgemäßer Behandlung nach 4–8 Wochen nicht heilen — ist die feuchte Wundversorgung besonders wichtig. Chronische Wunden haben oft einen gestörten Heilungsprozess: Sie stecken in der Entzündungsphase fest und kommen nicht in die Aufbauphase.
Feuchte Wundauflagen helfen hier gleich mehrfach:
- Autolytisches Débridement: Abgestorbenes Gewebe (Nekrosen, Beläge) wird durch körpereigene Enzyme im feuchten Milieu aufgelöst — schonender als mechanisches Abtragen.
- Wundgrundkonditionierung: Das feuchte Milieu fördert die Bildung von Granulationsgewebe — die Voraussetzung dafür, dass die Wunde sich schließen kann.
- Exsudatmanagement: Chronische Wunden produzieren oft viel Wundflüssigkeit. Moderne Wundauflagen nehmen überschüssiges Sekret auf, ohne die Wunde auszutrocknen.
- Schmerzreduktion: Feucht gehaltene Wunden verursachen weniger Schmerzen — besonders wichtig für die Lebensqualität bei Langzeit-Wundpatienten.
Die wichtigsten chronischen Wundtypen
| Wundtyp | Ursache | Bevorzugte Wundauflage |
|---|---|---|
| Dekubitus (Druckgeschwür) | Dauerhafter Druck auf die Haut | Schaumverband, Hydrokolloid (Stadium 1–2) |
| Ulcus cruris (offenes Bein) | Venöse Insuffizienz | Schaumverband + Kompression |
| Diabetischer Fuß | Diabetes, Neuropathie | Schaumverband, Alginat bei tiefen Wunden |
Mehr zu Dekubitus-Versorgung erfahren Sie in unserem Dekubitus-Ratgeber. Informationen zum offenen Bein finden Sie unter Offenes Bein (Ulcus cruris).
Schritt für Schritt: Feuchten Verband anlegen
So gehen Sie bei der feuchten Wundversorgung zu Hause vor:
- Hände waschen und desinfizieren. Ziehen Sie Einmalhandschuhe an.
- Alten Verband vorsichtig entfernen. Anfeuchten, wenn er klebt — niemals abreißen.
- Wunde inspizieren: Farbe, Geruch, Sekretmenge beurteilen. Bei Infektionszeichen (Eiter, Rötung, Geruch) → Arzt kontaktieren.
- Wunde reinigen: Mit steriler Kochsalzlösung (NaCl 0,9 %) oder einem Wundspray spülen. Keine Watte verwenden (Fasern bleiben in der Wunde).
- Wundumgebung trocknen: Die Haut rund um die Wunde mit einer sterilen Kompresse trocken tupfen. Die Wunde selbst feucht lassen.
- Passende Wundauflage wählen: Je nach Exsudatmenge (siehe Tabelle oben). Die Auflage sollte die Wunde mindestens 2 cm überlappen.
- Wundauflage auflegen und fixieren. Selbstklebende Auflagen (Hydrokolloid, manche Schaumverbände) benötigen keine zusätzliche Fixierung. Nicht-klebende Auflagen mit Folie oder Fixierpflaster sichern.
- Wechselintervall notieren. Schreiben Sie auf, wann der Verband gewechselt wurde und wann der nächste Wechsel fällig ist.
Häufige Fehler bei der feuchten Wundversorgung
- Zu häufiger Verbandwechsel: Jedes Öffnen der Wundauflage stört die Heilung. Hydrokolloid-Pflaster können 3–7 Tage bleiben — widerstehen Sie dem Drang, „mal kurz nachzuschauen". Wechseln Sie nur, wenn die Auflage gesättigt ist, sich löst oder Infektionszeichen auftreten.
- Falsche Auflage für die Exsudatmenge: Eine stark nässende Wunde mit einem dünnen Hydrokolloid-Pflaster versorgen → das Pflaster schwimmt innerhalb von Stunden ab. Umgekehrt: Eine trockene Wunde mit einem stark saugenden Schaumverband → die Wunde trocknet aus. Die Exsudatmenge bestimmt die Auflage.
- Wundauflage zu klein: Die Wundauflage muss die Wunde mindestens 2 cm an allen Seiten überlappen. Eine zu kleine Auflage haftet nicht richtig und schützt die Wundränder nicht.
- Hautschutz vergessen: Bei stark nässenden Wunden kann das Sekret die gesunde Haut rund um die Wunde reizen (Mazeration). Ein Hautschutz-Spray oder eine Zinkpaste auf der Wundumgebung beugt vor.
- Wundauflage auf verschmutzte Wunde: Die Wunde muss vor dem Anlegen einer neuen Auflage immer gereinigt werden. Alte Sekrete, Beläge und Rückstände der vorherigen Auflage entfernen.
Wann feuchte Wundheilung nicht geeignet ist
In einigen wenigen Situationen ist ein trockener Verband die bessere Wahl:
- Frisch genähte OP-Wunden: Die meisten chirurgischen Nähte werden mit einem trockenen sterilen Verband abgedeckt. Die Wundränder liegen eng aneinander, ein feuchtes Milieu ist hier nicht nötig und könnte die Naht aufweichen.
- Trockene Nekrosen an den Zehen (bei peripherer arterieller Verschlusskrankheit): Trockene, schwarze Nekrosen an den Zehen werden in der Regel trocken belassen, solange keine Infektion vorliegt. Das Aufweichen mit feuchten Auflagen kann hier eine Infektion begünstigen.
- Infizierte Wunden mit Abszess: Bei einem abgekapselten Eiterherd muss die chirurgische Eröffnung und Drainage durch den Arzt erfolgen — eine feuchte Auflage allein reicht nicht.
Häufige Fragen zur feuchten Wundheilung
Was bedeutet feuchte Wundheilung?
Feuchte Wundheilung bedeutet, dass die Wunde durch spezielle Wundauflagen in einem kontrollierten feuchten Milieu gehalten wird. Die Wunde trocknet nicht aus, es bildet sich kein Schorf, und die körpereigenen Heilungsprozesse laufen optimal ab. Studien zeigen, dass Wunden so bis zu 50 % schneller heilen.
Welche Wundauflagen halten die Wunde feucht?
Die wichtigsten feuchten Wundauflagen sind: Hydrokolloid-Pflaster (für leichte bis mäßig nässende Wunden), Schaumverbände (für stark nässende Wunden), Alginate (für tiefe, stark exsudierende Wunden), Hydrogele (für trockene Wunden, die Feuchtigkeit brauchen) und Folienverbände (für oberflächliche Wunden und als Sekundärverband).
Ist feuchte Wundheilung auch bei chronischen Wunden sinnvoll?
Ja, gerade bei chronischen Wunden wie Dekubitus, diabetischem Fußsyndrom oder offenen Beinen (Ulcus cruris) ist die feuchte Wundbehandlung der Goldstandard. Die S3-Leitlinie der AWMF empfiehlt feuchte Wundauflagen ausdrücklich für alle chronischen Wunden.
Kann eine Wunde unter einem feuchten Verband faulen oder schimmeln?
Nein. Moderne Wundauflagen sind so konstruiert, dass sie überschüssige Feuchtigkeit aufnehmen und gleichzeitig ein optimales Feuchtigkeitsniveau aufrechterhalten. Solange die Wundauflage regelmäßig gewechselt wird und auf Infektionszeichen geachtet wird, besteht kein Risiko.
Werden feuchte Wundauflagen von der Krankenkasse bezahlt?
Ja, bei ärztlicher Verordnung übernimmt die Krankenkasse die Kosten für feuchte Wundauflagen. Bei chronischen Wunden werden sie im Rahmen der häuslichen Krankenpflege verschrieben. Für die Selbstversorgung kleiner Alltagswunden gibt es Hydrokolloid-Pflaster auch rezeptfrei in der Apotheke (ca. 3–8 Euro pro Packung).
Muss ich die Wunde vor dem Anlegen einer feuchten Wundauflage desinfizieren?
Bei der Erstversorgung ja — reinigen Sie die Wunde unter fließendem Wasser und desinfizieren Sie mit einem gewebeschonenden Mittel (z. B. Octenisept). Bei jedem weiteren Verbandwechsel reicht in der Regel eine Reinigung mit steriler Kochsalzlösung (NaCl 0,9 %). Mehr dazu: Wunde richtig desinfizieren.
Ab welchem Alter kann man feuchte Wundauflagen bei Kindern verwenden?
Feuchte Wundauflagen wie Hydrokolloid-Pflaster können ab dem Säuglingsalter verwendet werden. Gerade bei Kindern sind sie besonders vorteilhaft, weil der Verbandwechsel schmerzfrei ist und Kinder nicht an der Wunde kratzen können. Achten Sie auf hautfreundliche Produkte ohne Latex.
Welche Wundversorgung ist die richtige?
Unser kostenloser Wund-Check hilft Ihnen einzuschätzen, welche Wundauflage für Ihre Situation geeignet ist.
Zum Wund-Check